胆道閉鎖症とは
胆道閉鎖症は、肝臓でつくられる胆汁の通り道である胆管が、閉塞、または消失する病気で、生後から数か月までの間に症状が現れます。肝臓から腸へ胆汁を流せないため肝臓の中に胆汁が溜まり、黄疸(皮膚や目の白目の部分が黄色く見える状態)が現れます。さらに進むと肝臓の組織が破壊されて肝硬変になり治療が困難になるので、なるべく早く治療することが大切です。頻度は、約1万人に1人と稀な病気で、女児の方が男児の約2倍多く発生しますが、詳しい原因は不明です。
症状
胆道閉鎖症の主な症状は黄疸、便色異常(薄い黄色からクリーム色の便)、濃黄色尿です。
新生児の生理的黄疸は2週間位で消失します。しかし胆道閉鎖症では黄疸が次第に強くなったり、一旦消失したものが再び出現したりします。
便色異常は胆道閉鎖症を疑う最も重要な症状です。便の色の素であるビリルビンという胆汁中の色素が腸に出ないため、便の色が薄くなります。生後ずっと便の色が薄い場合も、最初は濃い緑や黄色の便が出ていても次第に色が薄くなる場合もあります。母子健康手帳に便カラーカードが添付されています(図1)。便の色がおかしければすぐに医療機関への受診が必要です。
図1 便カラーカード(胆道閉鎖症診療ガイドライン日本胆道閉鎖症研究会編より)

濃黄色尿は、ビリルビンが肝臓から血液中に逆流して尿中に出ることによるものです。
また、胆汁が腸に出ないため脂肪の吸収不良によりビタミンKが不足し出血しやすくなります。脳出血、腸などから出血を起こすことがあり、特に脳出血を起こす前に見つけてビタミンKを注射で補充することが重要です。
診断
検査は血液検査、尿検査などの検査の他に、腹部超音波検査、十二指腸液検査、肝胆道シンチグラム、腹部CTなどを組み合わせて実施します。これらの検査でも胆道閉鎖症が疑われる場合は、手術を行い直接胆道閉鎖の有無を確認します。
治療
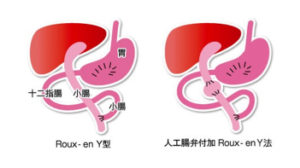
手術法には胆管の閉塞部を切除し胆汁の流出をはかる方法と、肝臓を取り替える肝移植があり、まず胆汁流出をはかる方法を行うことが一般的です。肝臓からの胆汁の出口が十分開いているような場合(Ⅰ型、Ⅰcyst型、Ⅱ型)は,これと腸管を吻合します。しかし,多くは肝臓からの出口で胆管が閉塞しているⅢ型なので,胆管をすべて取り除き,肝臓側の断端を腸管で被うように吻合する肝門部腸吻合術(葛西手術)が行われます(図2,3)。
手術後の上行性胆管炎を防ぐ目的で,施設によりいろいろな手術方法が工夫されています。
手術の第一の目標は黄疸を消失させること、第二の目標は黄疸なく自分の肝臓で生きていくことです。
予後
胆汁の流出をはかる手術により良好な胆汁排泄が得られ,肝臓の病変の進行が食い止められれば、その後の良好な QOL が期待できます。しかし術後長期間良好に経過した後であっても、胆管炎,門脈圧亢進症、肝内結石症、肝肺症候群など合併症が出現し、治療を要することがあります。従って、退院した後も定期的に通院を継続することが大切で、これは小児外科診療の範囲を超えて成人しても、同様に医療機関での定期的なチェックが必要です。
葛西手術1年後の治療成績としては、日本胆道閉鎖症研究会の全国登録によれば黄疸なく生存できている患児が60%弱、黄疸がありながら生存している患児が5%強、肝移植を受けて生存している患児が30%弱、死亡例が5%強です。これは欧米のトップレベルの施設の成績と肩を並べるものです。
肝移植は様々な治療を行っても自分の肝臓で生存、あるいは十分な成長・発達が見込めない場合に行われる治療法です。具体的には手術後も黄疸がひかない場合は手術後1年以内に、また一旦黄疸がひいても胆管炎などをきっかけに黄疸が持続、増悪する場合、あるいは肝臓が硬くなり合併症が進行する場合にも肝移植を考慮します。肝移植には、脳死肝移植と、生体肝移植があり、日本肝移植研究会の報告では、2016年までに、胆道閉鎖症に対して脳死肝移植が26例、生体肝移植が2,183例行われ、1年生存率はそれぞれ82.9%、91.9%と良好な成績です。
図2 胆道閉鎖症の分類(日本胆道閉鎖症研究会ホームページ https://jbas.netより)
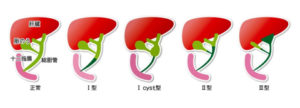
図3 葛西手術(日本胆道閉鎖症研究会ホームページ https://jbas.netより)