壊死性腸炎とは,腸への血液の流れの障害に,細菌感染などの因子が加わることにより腸が壊死してしまう病気です.
ほとんどは生まれてから30日未満(特に1週間以内)の赤ちゃんにみられますが,時に生後30日目以降にみられることもあります.妊娠週数が32週以下の早産児や生まれた時の体重が1,500g未満の赤ちゃん,なかでも1,000g未満の赤ちゃんにおこる危険性が高く,全体の80%は体重が1,500g未満の赤ちゃんにみられます.最近の新生児医療の進歩により体重の小さな赤ちゃんの命が助かるようになってきたため,壊死性腸炎の発生が増加しているといわれています.
その原因は,まだ完全にはわかっていませんが,小さな赤ちゃんの腸の未熟性,血液の流れの障害,細菌感染がその要因となります.腸の免疫(めんえき)や運動が未熟なために腸の中で細菌が異常に増えます.これに加えて,血液の流れが障害されて腸の壁に傷ができると,その細菌が腸の壁のなかに入り込みやすくなり壊死をおこすと考えられます.出産の前後に,赤ちゃんの体の血液の流れが一時的に悪くなり酸素が少なくなる状態(仮死,呼吸の異常,循環の異常,先天性の心臓病など)や子宮内や出産時の感染が加わると発症する危険性が高くなることがわかっています.また人工栄養(人工ミルク)も壊死性腸炎を引き起こしやすいと考えられていますので,できるだけ母乳をあたえることが,その予防につながるといわれています.
症状と診断は,病気の進行状況によって三つの時期に分けて考えられます.
I 期(疑いの時期):お腹が張る,ミルクの飲みが悪くなる,胃の中にミルクが残る,ミルクを吐く,元気がないなどの症状があります.体温の変動,脈が遅くなる,呼吸数が少なくなるなどの症状もあり,便潜血(検査で便の中に少量の血液が混じる)もみられます.X線写真では,ほとんど正常か腸の中に少しガスがたまってみえます.この状態では,まだ壊死性腸炎が疑わしいというだけで断定はできません.
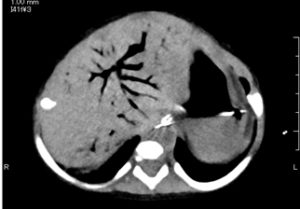
II 期(確実な時期):I 期の症状に加え,肉眼的に明らかな血便がみられ,お腹の張りが強くなってきます.X線写真では,腸の中のガスの量が著しく増え,注意してみると腸の壁の中に入り込んだ小さなガスが見られたり(図1),門脈(腸と肝臓をつなぐ血管)の中にもガスが見られるようになります(図2).この状態になると,壊死性腸炎の診断が,ほぼ間違いないものとなります.
III 期(重症になった時期):II 期よりもさらに症状が進行し,血圧が下がるなどのショック状態となり,血便や胃管(治療のために胃の中に入れた管)からの出血もみられます.腸の壊死が進行すると穿孔(穴があく)し、腹膜炎となります.穿孔がおこると,X線写真では,腸からお腹の中にもれたガス(腹腔内遊離ガス)が見られます.
図1 腸の壁の中に入り込んだガス像(矢印)

図2 CT検査で認められた門脈内のガス像(矢印)
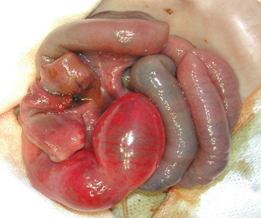
治療は,前に述べた三つの時期によって異ります.I 期とII 期では,内科的な治療が中心になります.I 期では,ミルクを与えることをやめて腸の安静をはかり,点滴を行い抗菌薬を投与します.II 期になれば,胃管を入れて胃の中のものを外に吸出し,赤ちゃんの呼吸や血液の循環を積極的に手助けするようにします.もしIII 期へ進行し,広い範囲の腸が壊死になったり腸に穿孔がおこると外科的な手術が必要になります(図3).手術の方法は,それぞれの赤ちゃんの腸の状態によって異りますが,一般的には壊死になった腸を切り取り,残った正常な腸同士をつなぐか,あるいは腸をつながないでいったんお腹の外に腸を出しておく手術(腸ろう造設)が行われます.腸ろう造設の場合は,赤ちゃんが元気になった時点で腸をつないでお腹の中にもどす手術が行われます.
図3 壊死し一部は菲薄化した腸管の手術所見(矢印)
新生児に対する医療が進歩したことで,壊死性腸炎になっても赤ちゃんが生存できる可能性は高くなってきました.しかし,この病気は,非常に小さな赤ちゃん がかかることが多いため,進行した場合には未だ赤ちゃんの命を救うことは困難です.また生存できた場合でも,壊死になり切り取る腸が長くなると残った腸が短くなり長い期間,点滴や特殊な栄養剤による栄養補助が必要になったり,後に腸が狭くなるなどの後遺症がでることもありますので注意が必要です.